LES
VACANCES AH QUEL BONHEUR ! 
Mais aussi que de soucis
! Quelques conseils :
DE
TOUTES LES FAÇONS :
CONSULTER
UN MÉDECIN EN CAS DE TROUBLES.
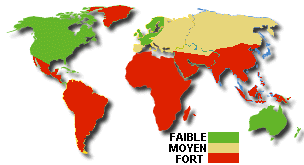
Vaccinations : Depuis quelques années, seule la vaccination
anti-amarile (fièvre jaune) reste obligatoire pour entrer dans certains
pays.
| transmission digestive : aliments,
eau, objets portés à la bouche (cuillère, fourchette..), contact étroit
avec un sujet infecté... |
Fatigue, fièvre, nausées, vomissements;
jaunisse avec urines foncées et selles décolorées. Maladie rarement
grave |
VACCIN : (adultes et enfants) 1 dose,
rappel à 1 an, puis rappel tous les 10 ans. |
 |
|
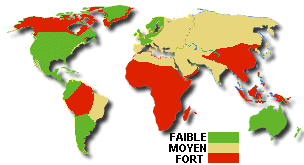
Hépatite B =====>
|
ATTENTION : |
L'innocuité totale de ce vaccin n'est pas prouvée.
|
| transmission sanguine ou sexuelle : aiguilles
souillées, rapports sexuels non protégés avec un sujet infecté... |
Fatigue, fièvre, nausées, vomissements; jaunisse avec
urines foncées et selles décolorées. Maladie qui peut devenir très
grave et parfois rapidement mortelle (hépatite fulminante) |
VACCIN : (adultes et enfants) 1 dose, 2ème dose à 1 mois ; rappel à 6 mois, puis rappel tous
les 10 ans. |
 |
| transmission sanguine : plaie ou piqûre par objet
souillé, avec de la terre humide ou des excréments d'animaux (chevaux
surtout) |
Fatigue, fièvre, raideurs musculaires avec difficulté
pour ouvrir la bouche et gêne respiratoire. Maladie très
grave et rapidement mortelle en l'absence de réanimation. |
VACCIN : (adultes et enfants) 3 doses espacées d'un
mois, rappel à 1 an puis rappel tous les 10 ans. |
Monde Rural et Forestier
|
| Maladie liée à un virus devenue rare depuis la généralisation
de la vaccination |
Fatigue, fièvre, paralysie musculaire. Risques d'atteinte
respiratoire et de séquelles musculaires. |
VACCIN : injectable ou oral ; 3 doses espacées
d'un mois puis rappel à 1 an et tous les 10 ans. |
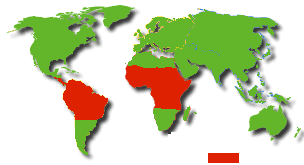
Épidémies rares, saisonnières (été, automne).
|
Maladie transmise par le Moustique AEDES
AEGYPTI :
Incubation 1 à 6 jours. Souvent bénigne, parfois mortelle. Zone inter-tropicale,
l'Asie est épargnée. |
Tableau grippal en deux phases séparées par une remission
de 24/48h :
* rougeur et fièvre
* jaunisse par atteinte hépatique et rénale |
VACCIN : (adultes et enfants de plus d'un an) valable
10 ans. Dans quelques centres (Institut Pasteur, Aéroports..) |
 |
| Maladie : Souvent bénigne, parfois mortelle.
Transmission par voie alimentaire (eau, aliments souillés). Agent
pathogène : Vibrion cholérique. |
Diarrhées abondantes, pas de fièvre, douleurs abdominales,
risques de déshydratation. |
VACCIN : (adultes et enfants)
en cas d'épidémie Mais La vaccination contre le choléra
n'est plus disponible en France, compte tenu de sa faible efficacité. |
 |
| Maladie grave, parfois mortelle. Transmission
par voie alimentaire (eau, aliments souillés). Agent pathogène : Bacille
: Salmonelle. |
FIEVRE élevée, souvent diarrhées abondantes, déshydratation,
lésions intestinales |
VACCIN : (adultes et enfants) à proposer en cas de séjour
en zone d'endémie ou en cas d'épidémie |
Répandue dans les région chaudes, voire tempérées |
| Maladie : angine + rhinite avec fièvre discrète
pouvant évoluer vers des complications respiratoires, hémorragiques
ou cardiaques |
VACCIN : (adultes et enfants) à proposer en cas de séjour
en zone d'épidémie |
Maladie devenue rare mais une réapparition récente de
petites épidémie (Asie) incite à la prudence |
| Maladie : céphalées, vomissements, raideur de
nuque due au méningocoque (à différencier des méningites virales
et des autres causes = tuberculose, leptospirose...) |
VACCIN : (adultes et enfants) à proposer en cas de séjour
en zone d'épidémie |
Répandue dans le Monde, épidémique. |
3 autres vaccinations sont possibles ; elles ne sont proposées
que dans des cas particuliers:
La rage, vaccination réservée aux professions exposées.
L'encéphalite japonaise B, maladie transmise par un moustique (Culex)
La méningo-encéphalite à tiques
Retour index
Autres maladies :
| La forme classique se traduit par des diarrhées (glaires
+ sang) et de la fièvre, la maladie peut atteindre le foie (abcès
du foie) et le poumons (crachats marrons) ; elle se rencontre dans
les pays chauds, mais peut exister aussi dans les zones tempérées. |
Maladie transmise par le Moustique AEDES :
Incubation 2 à 7 jours. Souvent bénigne, parfois mortelle. |
Fièvre, douleurs musculaires et articulaires, céphalées,
éruptions cutanées, inflammation ganglionnaire, risques hémorragiques
et d'encéphalite. |
Pas de prévention médicamenteuse. Protection contre
les piqûres de Moustiques (répulsifs). |
 |
| La
diarrhée du voyageur (Tourista) est un problème majeur des touristes
et des résidents en pays tropical. Elle est plus gênante que
grave son traitement repose sur les antidiarrhéiques, la réhydratation
et les antibiotiques intestinaux. La maladie est due à différents
germes (Escherichia) parfois virale ou parasitaire. La
contamination seffectue par lingestion daliments contaminés :
fruits, crudités, poissons et fruits de mer, eau de boisson. Les mains
sales et les mouches sont des vecteurs importants |
Se rencontre dans Toute l'Afrique, Toute l'Amérique
du Sud, L'Amérique Centrale , Le pourtour méditerranéen et l'Asie |
Retour index
| Leishmanioses -
2 types : viscéral et cutané |
| Leishmaniose viscérale : maladie mortelle,
rencontrée en Inde, en Chine, en Amérique du Sud, parfois en Afrique
du nord et en Afrique centrale. Transmise à l'homme par piqûre d'insecte.
Fièvre, ganglions, grosse rate, gros foie et anémie, hémorragies et
surinfections. |
Leishmaniose cutanée : 2 formes :
* Le bouton d'orient (Bassin méditerranéen, Moyen Orient,
Inde, Asie Centrale) : bouton rouge sombre à évolution vers une cicatrisation
et la guérison.
* Leishmaniose forestière (Forêts d'Amérique Latine) : ulcérations
cutanées évoluant vers des mutilations du visage : pronostic sévère
si non traité. |
Retour index
Préventions
Prévention contre les MST et le Sida
Les modes de contamination sont maintenant bien connus : ils sont par
la voie sanguine (transfusion sanguine, seringues et aiguilles souillées,
rapports sexuels non protégés).
Il convient donc de prendre, le cas échéant, des précautions avant le
départ en adhérant à un organisme de rapatriement sanitaire, en achetant
des préservatifs de qualité si vous devez en avoir besoin (éviter les
produits achetés dans des pays où la qualité n'est pas toujours fiable)
et sur place en se protégeant avec des mesures de bon sens. Se faire rapatrier
rapidement en cas d'accident en faisant appel à l'organisation d'assistance.
Retour index
Prévention contre le Paludisme
Le paludisme :
Le paludisme se traduit essentiellement par une fièvre et peut simuler
un état "grippal".
C'est une maladie parasitaire provoquée par
des parasites (protozoaires du genre Plasmodium). Cette affection
atteint ou menace plus de 54% de la population du globe et provoque 2
millions de morts par an. Elle est caractérisée par des accès de fièvre
avec différents signes d'accompagnement et par le risque de complications
parfois mortelles. Le traitement est compliqué par l'apparition de résistances
aux médicaments les plus employés.
Le paludisme est dû à 4 espèces différentes (Plasmodium falciparum,
P. malariae, P. ovale, P. vivax) mais seul P. falciparum est
responsable des formes encéphaliques potentiellement mortelles. Classiquement
P. falciparum provoque la fièvre tierce maligne, P. ovale
et P. vivax provoquent la fièvre tierce bénigne, enfin P. malariae
provoque la fièvre quarte.
Seule la femelle de l'anophèle ( le moustique en cause ) transmet
la maladie, elle ne pique que le soir et la nuit.
Au cours de la piqûre, un moustique injecte les parasites qui gagnent
rapidement le foie. Après une phase de multiplication, les parasites sont
libérés dans la circulation sanguine et pénètrent dans les hématies (globules
rouges). La succession de cycles de libération provoque les accès fébriles.
P. falciparum est répandu à l'ensemble de la zone intertropicale,
P. vivax possède lui aussi une large répartition mais il est absent
en Afrique Noire. P. malariae présente une répartition plus clairsemée
grossièrement superposable à celle de P. falciparum. Enfin, P.
ovale est essentiellement retrouvé en Afrique Noire.
Près de 92 % des cas (environ 5500 cas par an en France) surviennent
dans les 2 mois après le retour, mais parfois plus de 1 an après le retour.
On estime à 40 le nombre de décès directement liés au paludisme en France
chaque année.
La quinine reste le traitement de choix de l'accès palustre compliqué
par sa rapidité d'action et la rareté des résistances. Le relais
est pris dès que la voie orale est possible, soit après 2 à 4 jours. La
chloroquine (NIVAQUINE) est parmi les plus maniables. Elle garde actuellement
tout son intérêt dans des zones géographiques de sensibilité. La méfloquine
(LARIAM) a une bonne efficacité les espèces plasmodiales, en particulier
sur P. falciparum chloroquino-résistant. L'halofantrine (HALFAN)
a la même efficacité sur les souches multi-résistantes, mais sa tolérance
est meilleure.
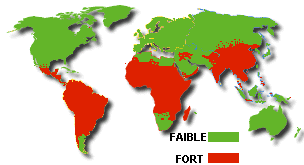
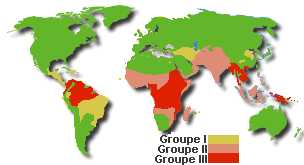
l'OMS classe 3 zones de
pays impaludés. Ces groupes ou zones sont déterminés par les résistances
au traitement du paludisme.
Zone I : Moyen-Orient, Amérique centrale, Chine (Nord-Est), Egypte
; Zone II : Afghanistan, Iran, Inde, Pakistan, Iles de la Sonde, Philippines,
Bolivie, Equateur, Pérou, Afrique de Ouest ; Zone III : Afrique inter-trop.,
Asie (Sud-Est), Papouasie N. Guinée, Chine (Sud), Bassin Amazonien,
Guyane. |
 |
-
le paludisme est transmis par la piqûre de moustique (anophèles)
et la prévention du paludisme passe donc par la lutte contre
les piqûres de moustique. De plus, cette prévention évite
la transmission d'autres maladies, transmises par piqûres, comme :
la dengue (par des ædes), l'encéphalite japonaise , ...
Les répulsifs de référence contiennent du DEET. Il faut les
appliquer toutes les quatre à six heures, selon l'humidité ou/et la
sudation . Ils conviennent pour les adultes et les enfants de plus
de 10 ans, et sont contre-indiqués chez la femme enceinte.
Pour un enfant de moins de 10 ans et plus de 30 mois il est possible
d'utiliser des répulsifs à base d'EHD (Ethylhexanediol) concentré
à 30% ou de 35/35 concentré à 20-30%.
Il est aussi conseillé d'imprégner les vêtements par des dérivés de
la pyréthrine (par ex: Perméthrine), qui résistent jusqu'à
2 à 6 mois et/ou 6-8 lavages. Enfin il faut dormir sous
une moustiquaire "imprégnée" par des dérivés de la pyréthrine, si
vous n'êtes pas dans un hôtel climatisé (attention aux coupures d'électricité).
D'autres petits moyens sont efficaces : diffuseur électrique
d'insecticide (coupures du courant ?), papier tue-mouche
...
-
en cas de séjour dans un pays du groupe I
: le traitement préventif fait appel à la chloroquine (ex: Nivaquine®
en France). (traitement quotidien débuté la veille du jour d'exposition
au risque et poursuivi pendant 4 semaines après le retour)
-
en cas de séjour dans un pays du groupe II
et du groupe III : la prévention repose sur
l'association de chloroquine (ex: Nivaquine®) et proguanil
(ex: Paludrine®), se présentant aussi sous une forme associant
les deux produits: Savarine® pour les adultes. (traitement
journalier commencé 1 à 3 jours avant l'exposition au risque de paludisme,
et poursuivi pendant 4 semaines après le retour) ; pour un pays
du groupe III : la méfloquine (ex: Lariam®) est
préconisée et ne peut être utilisée que pour des séjours de 3 mois
maximum. C'est un produit qui n'est pas toujours bien supporté (troubles
neurologiques) et il est déconseillé chez l'enfant de moins de 15
kilos et la femme enceinte. (traitement hebdomadaire à débuter 7 jours
avant le séjour en zone impaludée, et prolongé pendant 3 semaines
après l'éviction du risque)
Retour index
Alimentation et boissons
De nombreuses maladies sévissent à cause d'une mauvaise hygiène (absence
de lavage répété des mains, méthodes de conservation des aliments douteuse...).
Préférez des eaux minérales ou purifiées par vous. (même pour le Brossage des dents)
Il faut exiger des bouteilles capsulées hermétiquement et DÉCAPSULÉES
DEVANT VOUS.
Il faut couvrir les plats (mouches), ne mangez pas de légumes crus et
pelez vos fruits, évitez les poissons crus et fruits de mer si vous doutez
de l'hygiène locale et de la fraîcheur. ÉVITEZ les GLACES et les GLAÇONS.
Retour index
Le climat
LE SOLEIL : insolation, coup de chaleur sont fréquemment rencontrés
dans les premiers jours : se protéger par des vêtements couvrants (bras,
thorax) , des lunettes et un chapeau. Boire régulièrement et utiliser
des crèmes solaires efficaces.
LE FROID : gelures, hypothermie (température du corps à 35°) apparaissent
très vite en haute montagne, même en été. Il faut toujours prévoir des
vêtements adaptés (couverture de survie), privilégier une alimentation
riche (glucides et lipides), des boissons, et ne pas rester immobile si
possible
L'ALTITUDE : le mal des montagnes (à partir de 3500 m d'altitude) : maux
de tête, nausées, vertiges, perte d'appétit. Pour éviter ces troubles,
il faut progresser par palier de montée : 400 m par jour. Ce problème
peut être grave et nécessiter un caisson de compression.
Retour index
les piqûres et morsures d'animaux
Pour se protéger des piqûres et morsures portez des vêtements adaptés
: chaussures fermées et montantes, couvrir les avant-bras et les jambes.
Utilisez des répulsifs. Martelez le sol ou frapper le sol avec un bâton
dans des hautes herbes.
Dormir sous une moustiquaire imprégnée et SECOUER
VOS VÊTEMENTS et vos CHAUSSURES LE MATIN.
|
Tableau récapitulatif des principaux éléments
du diagnostic des fièvres tropicales:
|
| fièvre isolée |
Paludisme |
| fièvre + suppuration |
Amibiase tissulaire, Leishmanioses cutanées |
| fièvre + diarrhée |
Salmonellose, Shigellose, Hépatite Virale, Paludisme |
| fièvre + splénomégalie (grosse rate) |
Paludisme, Borréliose, Batronellose, Leishmaniose, Salmonellose,
Septicémie |
| fièvre + adénopathies (ganglions) |
Trypanosomiase, Maladie de Chagas, Filariose, Peste,
Toxoplasmose |
| fièvre + éruption cutanées |
Dengue, Rickettsiose, Lèpre, Trypanosomiase |
| fièvre + ictère (jaunisse) |
Fièvre jaune, Hépatite virale |
| fièvre + troubles neurologiques |
Méningite, Trypanosomiase, Paludisme, Dengue |
| fièvre + pneumopathie |
Fièvre Q, Légionellose, Amibiase |
| fièvre + éosinophilie sanguine |
Bilharziose, Distomatose, Larva-migrans,
Trichinellose, Hydatidose, Filariose |
LA TROUSSE MÉDICALE :
- sparadrap,
coton, bandages, pansements, compresses stériles, épingles de sûreté,
petits ciseaux, pince à échardes
- savon
de Marseille, antiseptique, désinfectant à usage externe
- désinfectant de l'eau (par ex: eau de Javel 12° - 3 gouttes
par litre -, comprimés, gourde PentaPure Sport®, paille,
gobelet ... -), pour conserver l'eau (sel d'argent, par ex: Micropur®)-
Se renseigner dans les Magasins spécialisés -
- antidiarrhéique
, antibiotique intestinal
, papier toilette (souvent rare dans le tiers-monde)
- antispasmodiques
- antiémétique
(vomissements) - patch ou comprimé
- antihistaminique
(allergie)
- pommade
antiprurigineuse (grattage)
- crème
solaire, stick de protection des lèvres, lunettes de soleil, pommade
contre les brûlures
- produit
de rinçage des yeux, larmes artificielles, collyre, lunettes correctrices
si port de lentilles
- crème
répulsive contre les moustiques, insectifuge (serpentins incandescents,
diffuseurs insecticides)
- antalgique,
antipyrétique (paracétamol ) , pommade anti-inflammatoire
- antibiotiques
(connaître la tolérance : allergie )
- contraceptifs
oraux, préservatifs, protections périodiques
éventuellement selon les régions et les besoins
: à rajouter à la liste précédente
- bandes
de contention, compresses stériles, tulle gras et bétadiné, mèches
- matériel
de suture, agrafes, bistouri, ciseaux droits, 2 pinces de Kocher, un
champ stérile
- couverture
de survie
- médicaments
cardiologiques : trinitrine, diurétique puissant (OAP)
- médicaments
digestifs : anti-acide
- médicament
anti-infectieux
- médicaments
à visée pneumologique :
salbutamol en aérosol (ex: Ventoline® )
médicaments
divers : corticoïdes , adrénaline, atropine, lidocaïne 1% (gel et injectable)
, diazépam (injectable et rectale) (ex: Valium®), soluté de réhydratation
, eau pour préparation, glucose 30%, un soluté de remplissage.
Retour index
|
